Продукты свертывающие кровь
10 продуктов, которые сгущают кровь. С чем быть осторожнее? | Продукты и напитки | Кухня
Качество крови — очень важный фактор для человека. Существует немало продуктов, которые тем или иным образом влияют на кровь, одни способствуют ее разжижению, другие — увеличивают вязкость, третьи — улучшают свертываемость. Две последние категории ухудшают состояние при тромбозе или способствуют тромбообразованию. И, хотя хорошая свертываемость крови важна, особенно при ранениях, кровотечениях, в наше время, когда взрослый человек редко получает раны, но зато от тромба может легко умереть, нужно знать, какие именно продукты влияют на кровь, сворачивая и загущая ее.
О том, какие продукты способствуют разжижению крови, можно прочитать здесь>>>
Повышенная вязкость крови довольно часто связана с неправильным питанием. В такой крови повышена концентрация холестерина, липидных соединений, тромбоцитов, лейкоцитов, гемоглобина, глюкозы.
Поэтому первое, что нужно сделать для профилактики тромбозов и варикоза, — пересмотреть свой рацион.
Но есть продукты, которые мы чаще всего связываем со здоровым питанием, а они тем временем повышают свертываемость крови и вредны, если у вас есть предрасположенность к образованию тромбов и проблемам с сердечно-сосудистой системой.
Особенно те продукты, что содержат витамин К. Это витамин, который не синтезируется в организме. Мы можем его получать с пищей. И он важен для нашего здоровья, так как помогает заживлению ран, борется с воспалением, работает как антиоксидант, замедляет старение организма, помогает выводить токсины. Но если у вас есть варикоз, если есть склонность к тромбозу, то продукты, содержащие этот витамин, например петрушку или крапиву, стоит ограничивать.
Повышают свертываемость крови
Ливер: печень, почки, сердце. Их рекомендуют есть для улучшения кровообразования, но в больших количествах внутренности способствуют загущению крови, повышенному содержанию тромбоцитов, повышают гемоглобин.
Гречка. Она способствуют повышению свертываемости крови, в больших количествах может усугублять состояние при тромбозе. В гречке довольно много железа, ее рекомендуют при недостатке гемоглобина. В гречневой каше содержится лецитин, который повышает вязкость крови.
Грецкие орехи. Этот продукт содержит большое количество дубильных веществ, которые делают кровь более плотной. Но, так как в грецких орехах еще содержатся полезные для крови омега-3 жирные кислоты, которые помогают регулировать уровень холестерина в крови, совсем отказываться от орехов не стоит. Однако ограничивать их количество надо обязательно.
Бобовые. Они богаты растительными белками, которые увеличивают вязкость крови. Поэтому не рекомендуется есть фасоль и горох при повышенном давлении.
Бананы. Содержат много сахаров, которые быстро повышают уровень глюкозы в крови и перерабатываются в липидные соединения. Эти факторы увеличивают вязкость крови.
Картофель. Картофель содержит довольно много крахмала, который очень быстро распадается на простые углеводы, которые резко повышают уровень сахара в крови. Особенно опасен жареный картофель, так как он содержит жиры, не несущие пользы для организма.
Петрушка. Зелень содержит очень много витамина К, который помогает крови сворачиваться. Поэтому при тромбозе лучше ограничить ее в рационе.
Крапива. Если вы любитель зеленых весенних щей с крапивой, но у вас высокое давление и варикоз, лучше все же перейти на щи из молодой капусты или легкие овощные супы. Крапива улучшает сворачиваемость крови, так как содержит витамин К.
Сахар. Простой белый сахар, которого очень много в продуктах промышленного производства. В кондитерских изделиях, выпечке, белом хлебе, газированных напитках. Даже в тех продуктах, которые не имеют ярко выраженного сладкого вкуса, все равно может содержаться сахар. Из-за сахара повышается уровень глюкозы в крови и растет выработка липидных соединений. Это повышает вязкость крови, увеличивает риск тромбоза.
Жирные продукты. Все блюда и продукты, которые содержат насыщенные жирные кислоты, трансжиры, плохо влияют на кровь с точки зрения вязкости. Загущают кровь жирные молочные продукты, сыры, сливочное масло, жирные виды мяса, сало. Особенно нужно быть осторожным с фастфудом, в нем много сахаров и очень много некачественных жиров.
Эффективность лекарств, способствующих свертыванию крови, в профилактике и лечении кровотечений у людей без гемофилии
Вопрос обзора
Способствуют ли лекарства, применяемые для профилактики и лечения кровотечений, снижению риска смерти, тромбообразования и уменьшению объема кровопотери у людей, не страдающих гемофилией (заболевание, сопровождающееся кровотечениями), при развитии кровотечения или наличии риска кровотечения?
Актуальность
Коагулопатия - это нарушение свертываемости крови, характерное для пациентов с тяжелыми заболеваниями, травмами и обширными операциями. Это состояние утяжеляет кровотечение и может привести к смерти. На сегодняшний день доступны лекарства, представляющие собой факторы свертывания крови, которые вводят внутривенно для лечения коагулопатии и остановки кровотечений. Однако, у нас недостаточно информации об эффективности и безопасности этих лекарств.
Этот обзор объединяет все доступные данные по этим лекарствам для оценки их эффективности и безопасности.
Характеристика исследований
Мы провели поиск медицинской литературы по состоянию на 18 апреля 2018 года. Целью поиска были рандомизированные контролируемые испытания (РКИ), поскольку они обеспечивают наиболее надежные доказательства. Всего было найдено 31 РКИ, включающие результаты, полученные на 2392 участниках. В испытаниях сравнивали изучаемые лекарства с плацебо (неактивное лечение), другими лекарствами или препаратами (продуктами) крови. Эти РКИ были сфокусированы на трех типах факторов, которые могут улучшать процессы свертывания крови: фибриноген (фактор свертывания, увеличивающий плотность кровяного сгустка), фактор свертывания XIII (важен для удержания сгустков крови вместе) и концентрат протромбинового комплекса (комбинация четырех предшественников факторов свертывания крови).
В этих испытаниях лекарства применяли либо до начала кровотечения (профилактически), либо для остановки уже начавшегося кровотечения (терапевтическое использование). Большинство испытаний были проведены в области хирургии, преимущественно в кардиохирургии, травматологии и при послеродовых кровотечениях.
Семнадцать РКИ были проведены при поддержке производителей лекарств, в восьми РКИ источники финансирования были не ясны, и в шести РКИ были указания на финансирование, не связанное с индустрией.
Основные результаты
Ни одно из лекарств не оказывало влияния на риск смерти пациента, независимо от клинической ситуации или способа применения лекарства. Однако, наша уверенность в результатах низкая. Возможно, эти результаты изменятся в будущем, когда будут опубликованы новые исследования.
Ни одно из лекарств не увеличивало риск опасного тромбообразования в в венах или артериях, но наша уверенность в этих результатах низкая.
Профилактическое применение фибриногена уменьшало кровотечение после кардиохирургических и ортопедических операций по сравнению с плацебо. Профилактическое применение фибриногена (при сравнении с плацебо) почти в два раза уменьшало необходимость в гемотрансфузии после операций на сердце и на три четверти - после других операций. Фибриноген снижал потребность в гемотрансфузии при применении для остановки кровотечения.
Профилактическое назначение фактора XIII уменьшало кровотечение после кардиохирургических вмешательств.
Для выявления каких-либо различий в общей выживаемости и смертности из-за кровотечений необходимо проведение РКИ со значительно большими размерами выборок.
Уверенность в доказательствах
Наша уверенность в полученных доказательствах низкая, но будущие исследования могут изменить результаты этого обзора.
Выводы
Низкая уверенность в доказательствах не позволяет сделать выводы о том, насколько эффективны изученные лекарства и следует ли в настоящее время рекомендовать их применение в здравоохранении. Для оценки пользы и стоимости в соотношении с рисками изученных методов лечения требуется проведение дальнейших крупномасштабных РКИ.
Коагулянты (в т.ч. факторы свертывания крови), гемостатики: описание фармакологической группы
Описание
Для предупреждения и остановки кровотечений применяют средства, повышающие свертываемость крови (гемостатики). Гемостатические средства представлены препаратами разных групп и различаются по механизму действия.
Местно для остановки капиллярных и паренхиматозных кровотечений применяют Тромбин (препарат естественного тромбина) и другие местные гемостатики (гемостатическая коллагеновая губка и др.), оказывающие не только гемостатическое, но и антисептическое действие, способствующие регенерации тканей и заживлению ран.
К гемостатикам общего (системного) действия относится витамин К и его гомологи, менадиона натрия бисульфит и др.. Витамин К называют противогеморрагическим или коагуляционным витамином, т.к. он участвует в биосинтезе протромбинового комплекса (протромбина и факторов VII, IX и X) и способствует нормальному свертыванию крови. При дефиците в организме витамина К развиваются геморрагические явления.
Для нормализации свертывания крови у больных гемофилией, а также при нарушениях гемостаза, вызванных циркулирующими ингибиторами факторов свертывания крови, применяют специальные препараты, содержащие различные факторы свертывания крови (антигемофильный фактор VIII и др.). В некоторых случаях для уменьшения кровотечения применяют также экстракты и настои из растительного сырья (листья крапивы, трава тысячелистника, пастушьей сумки, перца водяного и др.).
Специфическим антагонистом гепарина, способствующим нормализации свертываемости крови при его передозировке, является протамина сульфат. Механизм его действия связан с образованием комплексов с гепарином.
- Гемостатическое средство для местного применения
- Антитела моноклональные
- Гемостатическое средство
- Гемостатики
- Антигеморрагическое средство
Отдаленные последствия, связанные с работой печени, у перенесших детский рак
Рекомендации для перенесших онкозаболевание
Знание рисков и мониторинг состояния здоровья
Узнайте у своего онколога о риске отдаленных последствий в вашем случае.
Сообщите о своих рисках вашему лечащему или участковому врачу. Предоставьте копию своего плана оказания медицинской помощи перенесшему онкозаболевание с обобщенными результатами лечения.
Проходите ежегодный медицинский осмотр. Лечащий врач может проверить, увеличена ли печень, и назначить анализы для контроля ее здоровья. При выявлении проблем врач может направить вас к специалисту по печени для оценки и дальнейшего обследования.
Люди, перенесшие детский рак, могут проходить обследование функции печени в рамках последующего наблюдения в детском онкологическом центре.
Анализы крови для мониторинга состояния печени:
- Печеночные пробы — эти пробы контролируют уровень белков, обычно присутствующих в клетках печени. Если клетки печени повреждены, эти белки могут выделяться наружу, вызывая повышение уровня ферментов печени в крови.
- Функциональные пробы печени — эти пробы показывают, насколько хорошо работает печень. Наиболее распространенные из них указаны ниже.
- Билирубин — побочный продукт, образующийся при разрушении эритроцитов
- Альбумин — белок крови, вырабатываемый печенью
- Протромбиновое время (ПТ) — показатель свертываемости крови
- Анализы на инфекцию печени — специальные анализы на вирусный гепатит A, B и C
- Анализы для проверки перенасыщения крови железом, которое может произойти после нескольких переливаний крови
Как сохранить печень здоровой
Меры для поддержания здоровья печени:
- Если у вас нет иммунитета к гепатиту А и В, сделайте прививку. Наличие иммунитета проверяется по анализу крови на антитела к гепатиту А и В.
- Если вы пьете алкоголь, употребляйте его в меру.
- Соблюдайте сбалансированную диету с высоким содержанием клетчатки и низким — жирных, копченых и консервированных продуктов.
- Пейте много воды.
- Поддерживайте здоровую массу тела.
- Принимайте рекомендуемые дозы лекарств.
- Прежде чем принимать новые безрецептурные лекарства, травы или пищевые добавки, проконсультируйтесь с врачом.
- Если вы сексуально активны, используйте во время сексуального контакта латексные презервативы.
- Избегайте воздействия растворителей, аэрозольных чистящих средств, инсектицидов, разбавителей красок и других токсинов.
- Не употребляйте запрещенные наркотики.
Лечебные травы, которые сгущают кровь и способствуют образованию тромбов
Даже самые известные растения, кажущиеся совсем безобидными, не всем рекомендованы к употреблению.
Прежде, чем заниматься самолечением, следует обратиться к врачу, который направит вас на сдачу необходимых анализов.
Лишь узнав свой состав крови, можно начать лечение с помощью целебных трав.
Зачастую бывает так, что больной принимает отвары из трав, рекомендованные при желудочных заболеваниях, но при этом он загущает кровь, которая и так у него слегка густая.
Эти травы опасны тем, что они способствуют образованию тромбов.
Вот некоторые из трав, противопоказанные людям с густой кровью:
1. Пастушья сумка, являющаяся обычным сорняком, встречающимся практически повсюду. Есть мнение, что трава может помочь при гипертонии, болезнях пищеварительной системы, половой системы.
Правда из-за того, что пастушья сумка содержит витамин К, это приводит к загущению крови и в последствие к образованию тромбов.
2. Крапива - распространённый сорняк, обладающий многими полезными свойствами. Настои крапивы снимают воспаление, избавляют от судорог, залечивают раны.
Крапива прекрасно подходит как средство против простуды и в качестве слабительного. Но крапива так же содержит слишком много витамина К, загущаещего кровь.
3. Тысячелистник очень часто используется в народной медицине. Его применяют при лечении проблем желудочной кишечного тракта.
Но, опять же, большое количество витамина К приводит к нежелательным последствиям, особенно людям с густой кровью.
Затем могут образовываться тромбы, которые грозят большими проблемами.
И пусть народная медицина известна уже очень давно и испытана многими поколениями, но в наше время лучше использовать медицинские средства, рекомендованные врачом.
Прежде, чем начать лечить свои болезни, посоветуйтесь с врачом, можно ли использовать те или иные травы.
К тому же, у многих людей часто бывает аллергия на растительные средства, а в этом случае лучше всего принимать таблетки.
Прежде чем предпринять любые советы из интернета, посоветуйтесь со специалистом.
Источник: zpravda.ru
зачем он нужен и в каких продуктах содержится
Много ли продуктов содержат витамин K и какая вообще от него польза? К чему приводит его дефицит в организме и как этого избежать? На эти и другие вопросы порталу «Здоровые люди» ответила врач-диетолог, сотрудник БГМУ Надежда Рябова.
Как нас защищает витамин K
Его еще называют витамином коагуляции. Этот самый «К» необходим для образования в печени протромбина. Система свертывания крови – одна из главных наших защитных функций. Если организму ничего не угрожает, то свертывающие и антисвертывающие факторы в порядке, и кровь остается жидкой. Но при патологии моментально запускается процесс, который нацелен на формирование тромба, то есть организм способен в любой момент «заделать» рану сформировавшимся сгустком крови.
Кроме того, витамин К нужен нам для других важных задач:
- способствует нормальному развитию детского скелета и предотвращает остеопороз у людей преклонного возраста;
- участвует в анаэробном дыхании, которое возникает в нервной ткани при кислородном голодании и в мышцах при интенсивных физических нагрузках;
- стабилизирует уровень сахара в крови;
- повышает устойчивость стенок сосудов,
- препятствует возникновению возрастных изменений;
- участвует в энергетических процессах,
- оказывает антибактериальное и болеутоляющее действия;
- способствует расслаблению матки, устраняя болевые ощущения во время менструации;
- нормализует двигательную функцию желудочно-кишечного тракта и деятельность мышц,
- недавно было установлено, что он играет важную роль в усвоении кальция и обеспечении нормальной работы почек.
Под общим понятием витамина К подразумеваются жирорастворимые соединения (К1, К2 и К3 и т.д.). Вещество это может содержаться как в продуктах растительного происхождения, так и животного. К примеру, витамин К1 синтезируется в растениях и содержится в листьях. Но несмотря на то, что при растительном рационе в наш организм попадает достаточно витамина К1, усваивается его очень мало. Поэтому его нужно сочетать с жирами. Витамин К2 синтезируется микроорганизмами (бактериями) в кишечнике человека, а также клетками печени животных.
Суточная потребность в витамине К, дефицит и переизбыток
Потребность этого вещества удовлетворяется частично благодаря микрофлоре кишечника и за счет поступления с продуктами питания, но суточное количество точно не установлено. Все очень индивидуально и зависит от веса человека: 1 микрограмм нутриента на 1 килограмм массы тела. Согласно санитарным нормам и правилам, потребность в витамине К для мужчин и женщин 18 - 59 лет (в сутки) составляет 120 мкг.
Первичный и вторичный гиповитаминоз
Некоторые ученые считают, что благодаря синтезу витамина микрофлорой кишечника y взрослых первичного гиповитаминоза К не бывает. Другое дело – вторичный гиповитаминоз. Самые распространенные причины его:
- заболевания печени (например, инфекционные и токсические гепатиты, цирроз печени, желчнокаменная болезнь, опухоли поджелудочной железы, дискинезия желчевыводящих путей). Из-за прекращения поступления желчи в двенадцатиперстную кишку нарушается усвоение жирорастворимых веществ, в том числе и витаминов группы K;
- длительное внутривенное питание или прием антибиотиков – они угнетают микрофлору кишечника, при желудочно-кишечных расстройствах, когда нарушается всасывание жиров, дисбактериозе;
- влияние антикоагулянтов. Снижение концентрации в крови протромбина и тромботропина могут быть устранены своевременным введением препаратов витамина K;
- лечение сердечно-сосудистых заболеваний зачастую подразумевает использование "кроверазжижающих" лекарств, которые разрушают витамин коагуляции в организме;
- к дефициту может привести химиотерапия при лечении онкологических заболеваний и прием противосудорожных средств;
- действие витамина К ослабляется при приеме больших доз витамина Е.
Реальная опасность недостатка витамина и развития первичного гиповитаминоза возникает у новорожденных в первые 5 дней жизни. В этот период кишечник ребенка плохо работает, в нем нет микрофлоры, способной синтезировать витамин K, а в крови недостаточно протромбина. Для предотвращения развития геморрагического синдрома у младенцев беременные женщины с дефицитом витамина К перед родами проходят профилактическое лечение.
Надежда Рябова:
– Гиповитаминоз К проявляется снижением уровня протромбина (до 35%). Раны плохо заживают, человек теряет много крови. Возникают подкожные кровоизлияния, кровоточивость десен, носовые и желудочно-кишечные кровотечения. У новорожденных при существенном дефиците витамина К случаются кровотечения изо рта, носа, пупка, мочевых путей, возникают внутрикожные и подкожные кровоизлияния. Желудочно-кишечные кровотечения проявляются кровавой рвотой, жидким, дегтеобразным калом.
При подозрении на дефицит необходимо сдать анализы и определить содержание в крови протромбина.
Некоторые витамины группы К при передозировке могут оказать токсическое действие. Длительный прием способен привести к развитию анемии, а переизбыток способствует увеличению количества тромбоцитов и вязкости крови. Поэтому для больных варикозом, тромбофлебитом, некоторыми видами мигреней и другими заболеваниями крайне нежелательно употребление продуктов богатых витамином К.
К сведению: для четырех витаминов (К, B2, пантотеновой кислоты, B12) предел токсичности настолько высокий, что не определяется. Например, для витаминов А и D, обладающих высокой биологической активностью и относительно малой физиологической потребностью в них, быстрым всасыванием и отсутствием эффективных путей выведения из организма, передозировка наступает при превышении нормы в несколько раз.
В каких продуктах содержится витамин коагуляции

Пищевые источники витамина К1: зеленые листья салата, брюссельская и цветная капуста, шпинат, крапива, сельдерей и брокколи, зеленый чай, ламинария, шиповник, овес, соя, рожь, пшеница, морковь, тыква, томаты. В пряных травах тоже его много: базилик (как свежий, так и сушеный), тимьян, петрушка, кинза, крапива... Хоть зеленые листовые овощи и лидируют по содержанию витаминов группы К, усваивается из них только 10 процентов. А вот полученное из продуктов животного происхождения вещество усваивается намного лучше.
Витамин К2 содержится в животных продуктах (свиная и говяжья печень, яйца, сыры, майонез, куриное мясо), а еще, как говорилось выше, продуцируется бактериями. Продукт на основе сои «натто» - из традиционной японской кухни – считают лидером по содержанию витамина К. Он производится путем замачивания целых соевых бобов. Полученную массу кипятят и добавляют в нее специальные бактерии. Они помогают синтезировать ферменты, используемые для снижения свертываемости крови и производства витамина К и витаминов группы В.
Содержание витамина K в пищевых продуктах (мг/100 г съедобной части продукта): шпинат – 4,5; свиная печень – 0,6; томаты – 0,4; зеленый горошек – 0,1-0,3; свинина – 0,15; земляника – 0,12; морковь – 0,1; телятина, баранина, говядина и треска – 0,1; картофель – 0,08; цветная капуста – 0,06; куриные яйца – 0,02.
Фрукты и сухофрукты с нужным нам витамином: чернослив, киви, голубика, гранат, авокадо.
Несомненный плюс в том, что при термической обработке витамин K полезные свойства сохраняет, в отличие от других витаминов (потери не более 5 процентов). При замораживании же теряется около 30 процентов. Активность его снижается при приеме аспирина.
Полезные рецепты первых блюд
Крем-суп из замороженного шпината со сливками
Ингредиенты:
- 200 гр замороженного шпината;
- 1 луковица;
- 250 мл сливок;
- крупная картофелина;
- несколько лавровых листочков;
- соль и черный перец по вкусу, сухарики и свежая зелень для украшения.
Шпинат размораживаем. Картофель чистим и нарезаем небольшими кусочками, чтобы суп быстрее приготовился. Луковицу также нарезаем не крупно. Ингредиенты помещаем в кастрюлю и наливаем воду так, чтобы она полностью покрыла продукты (шпинат добавляем позже). Забрасываем лавровый лист и отвариваем овощи до размягчения (около 20 минут). Лавровые листы затем нужно убрать, а в кастрюлю добавить шпинат. После того как закипит, варить в течение 3-4 минут. Овощной бульон нужно посолить и поперчить, добавив кусочек сливочного масла.
При помощи блендера делаем из супа однородное пюре. Заправляем первое блюдо сливками и нагреваем его на плите до необходимой температуры. Перед подачей супчик можно украсить сухариками и зеленью.
Суп из крапивы
На одну порцию понадобится:
- 50 гр крапивы,
- 80 гр картофеля,
- 30 гр моркови,
- 20 гр сметаны,
- половинка куриного отварного яйца.
Почистить картофель и морковь, порезать и отварить, вкуснее – на курином бульоне. За несколько минут до готовности поместить туда же порезанную молодую зелень крапивы. Заправить сметаной, посыпать измельченным яйцом.
Крем-суп тыквенный

1 вариант
Нам понадобится:
- тыква - 800 гр,
- гренки - 150 гр,
- мука -2 ст. л.,
- картофель – 300 гр,
- молоко – 4 стакана,
- масло сливочное – 3 ст. л.,
- сахар – 2 ч. л.
Тыкву и картошку почистить, помыть и нарезать небольшими ломтиками. Поместить в кастрюлю с водой, добавив соль, сахар и 1 ст. л. масла. Варить на слабом огне около получаса. Полученную массу процедить, гущу протереть через сито, влить горячее молоко и заправить сливочным маслом. Заранее подсушенными или обжаренными на масле гренками посыпать крем-суп. Съесть его с удовольствием!
2 вариант
Поставить вариться тыкву, залив ее двумя стаканами воды. На сковородке поджарить 2 ст. л. муки с 2 ст. л. сливочного масла. Развести 4 стаканами горячего молока и 2 стаканами воды. После того как закипит, добавить в тыкву, варить 15 минут. Гущу протереть через сито, добавить по вкусу соль, молотый перец, 2 стакана молока и масла сливочного. Все перемешать, подать к столу с подсушенным хлебом.
Приятного вам аппетита и отменного здоровья!
Инфузионно-трансфузионная терапия (ИТТ) при акушерских кровотечениях — очень сложный и постоянно пересматривающийся вопрос, что связано с созданием новых трансфузионных и инфузионных сред, изменением представлений о допустимых и целесообразных объемах ИТТ, объемной скорости трансфузий и др. Обширная и разноречивая литература по ИТТ при геморрагическом шоке также затрудняет действия практического врача. Между тем правильный подход к лечению акушерских кровотечений невозможен без изучения современного состояния этого вопроса.
Трансфузионно-инфузионные среды для лечения геморрагического шока Консервированная кровь и ее компоненты. Консервированная кровь — цельная кровь донора, сохраняющая в течение определенного времени все свои основные свойства. Стабилизацию крови осуществляют с помощью консерванта (разные рецепты глюкозоцитратной смеси) или путем замораживания ее при низких температурах. В клинической практике используют в основном жидкую донорскую кровь, традиционно стабилизированную консервантом. Эту кровь на протяжении многих десятилетий считали лучшей трансфузионной средой при массивных кровопо-терях. Однако в последние годы отношение к трансфузии цельной крови изменилось: она пригодна для переливания в течение небольшого срока, стабилизатор (цитрат натрия) и продукты обмена клеток крови оказывают неблагоприятное влияние на организм реципиента, в связи с наличием огромного количества разнообразных антигенов эритроцитов, лейкоцитов, тромбоцитов, антигенов и антител плазмы неизбежно возникают реакции иммунологической несовместимости.
Свойства консервированной крови ухудшаются пропорционально срокам хранения. Нарушается функция эритроцитов, они приобретают сферическую (прегемоли-тическую) форму, теряют свои фосфорорганические соединения (АТФ), которые обеспечивают их приживаемость в кровотоке и функциональную полноценность. Несмотря на непрекращающиеся. процессы гликолиза в эритроцитах, способствующие синтезу АТФ, к 21-му дню хранения крови уровень АТФ составляет только 70% от исходного, что соответствует 70% приживаемости эритроцитов в кровотоке реципиента [Аграненко В. А., 1982]. В связи с этим срок 21 день является пределом, допустимым для переливания консервированной крови. Следует отметить, что приживаемость эритроцитов также зависит от исходного состояния реципиента. Она тем хуже, чем массивнее кровопотеря и тяжелее шок. Гликолиз эритроцитов консервированной крови ведет к постоянному потреблению глюкозы и синтезу молочной кислоты, в результате чего увеличивается степень ацидоза.
По мере хранения крови эритроциты теряют К, но в них повышается содержание Na, Са, что также приводит к их необратимости. Ухудшаются гемостатические свойства консервированной крови: прогрессивно снижа-
ется концентрация фибриногена и других прокоагулянтов, повышается фибринолитическая активность плазмы.
К концу первых суток происходит интенсивное разрушение тромбоцитов, снижается фагоцитарная активность лейкоцитов и биологическая активность крови вследствие быстрого разрушения витаминов и гормонов.
Токсическое действие на организм оказывает цитрат натрия. Он способствует усилению нарушений функции жизненно важных органов, угнетению сократительной функции миокарда, развитию аритмий и сосудистого спазма. Токсическое действие цитрата натрия зависит от объема и скорости трансфузии: для консервации 200 мл крови необходимы 1 —1,25 г цитрата натрия. Имеет значение степень компенсаторных возможностей организма: при шоке снижается интенсивность окислительных процессов, в том числе окисление цитрата натрия.
На организм, особенно на миокард, неблагоприятно влияет низкая температура консервированной крови. Е. А. Вагнер и В. М. Тавровский (1977) указывают, что на согревание 500 мл консервированной крови требуется 10% суточного основного обмена организма. Это очень существенно для больного на фоне кровопотери и травмы.
Частой причиной посттрансфузионных осложнений является иммунологическая несовместимость крови донора и реципиента. Эритроциты содержат более 100 различных антигенов, которые объединены в 17 антигенных систем. Около 10 из них имеют практическое значение при гемотрансфузиях. Наиболее изучены системы AB0 и Rh-Hr.
В системе AB0 самым слабым является антиген 0(H), который обнаруживается лишь при специальных исследованиях. Очень сложным является антиген А, который имеет 12 разновидностей, но наиболее значимы антигены Ai (имеется у 88% лиц с группой А) и Аг (у 12%). Существование этих подгрупп антигена А является причиной ошибок при определении групп крови: антиген Ai обеспечивает быструю и крупнозернистую агглютинацию, что позволяет сразу правильно отнести эритроциты к группе А. Антиген Аг обусловливает отсроченное (через 4—6 мин) появление мелкозернистой агглютинации. В связи с этим при рано проведенной и недостаточно внимательной оценке агглютинации в этом случае можно отнести кровь реципиента группы А или АВ к группе 0, или В. Обнаружены также около 7 разновидностей антигена В, но они не имеют большого практического значения. Система Rh-Hr объединяет 33 антигена, из которых наибольшее практическое значение имеют 6. По номенклатуре Винера их обозначают как Rho, rh', rh", Hr0, hr', hr", по более распространенной номенклатуре Фишера — Рейса как D, С, Е, d, с, е. При переливании крови, несовместимой по системе Rh-Hr, и беременностях основным источником иммунизации является антиген Rho(D). В зависимости от наличия или отсутствия этого антигена в эритроцитах реципиентов делят на Rh-положительных и Rh-отрицательных. Наличие других антигенов этой системы при таком делении не учитывают. При оценке Rh-принадлежности донорской крови недостаточно определить наличие антигенов Rh-Hr: донорская кровь считается Rh-отрицательной, если в ее эритроцитах отсутствуют три антигена — Rho(d), rh'(C), rh"(E). Только при переливании такой крови Rh-отрицательному реципиенту исключается опасность его сенсибилизации к антигенам системы Rh-Hr.
В настоящее время установлено, что лейкоциты содержат те же антигены, что и эритроциты. Кроме того, имеется свыше 90 антигенов, специфичных только для лейкоцитов. Те же антигенные системы содержатся и в тромбоцитах.
Причиной тяжелых посттрансфузионных осложнений могут быть плазменно-белковые факторы. Кроме естественных агглютининов а и р к антигенам А и В у лиц преимущественно группы 0 в крови в высоком титре имеются иммунные антитела анти-А и анти-В, что обусловлено производившимися ранее трансфузиями иногруппной крови и плазмы (внутривенными, внутримышечными) или беременностью плодом группы А или В у матери группы 0. Иммунные антитела содержат около 10% лиц с группой 0: Введение такой крови «универсального донора» реципиенту группы А или В будет способствовать интенсивному разрушению его собственных эритроцитов и развитию гемолитической анемии. В связи с этим понятие «универсальный донор» в настоящее время заменено понятием «опасный донор» —,донор с кровью группы 0 (I), которая не может быть перелита лицам с кровью групп А, В и АВ.
При оценке эффективности трансфузий цельной донорской крови с точки зрения их непосредственного влияния на организм установлено, что они не только не нормализуют периферическое кровообращение, а, наоборот, повышая вязкость крови, ухудшают капиллярный кровоток, способствуют выходу перелитых эритроцитов из активной циркуляции (секвестрация), увеличению объемов медленно циркулирующих и нециркулирующих эритроцитов, их агрегации, высвобождению из стромы кровяного тромбопластина, что ведет к формированию микросгустков и сладжей. Эти изменения периферического кровообращения при переливании гомологичной (донорской) крови получили название «синдром гомологичной крови». Ведущее значение в его развитии принадлежит тромбоцитарно-лейкоцитарному и плазменно-белковому факторам: антигенам лейкоцитов и тромбоцитов, иммунным антителам, антигенам плазмы. Забивая периферические сосуды печени, почек, легких, миокарда, мозга, перелитые эритроциты способствуют развитию тяжелой функциональной недостаточности этих органов и их значительных морфологических изменений — застойного полнокровия, мелкоочаговых кровоизлияний, микроинфарктов, очагов некробиоза.
Следствием развития синдрома гомологичной крови являются снижение фагоцитарной активности ретикуло-эндотелиальной системы, гипоксия и ишемия миокарда, снижение артериального давления, гемолиз, анемия и др. [Федоров Н. А. и др., 1981; Федоров Н. А., Матвиенко В. П., 1981, и др.]. В восстановительном периоде отмечено также нарушение функции внешнего дыхания, развитие пневмоний. Такие осложнения получили название «посттрансфузионное легкое». В развитии нарушения легочного кровообращения большое значение имеют микросгустки консервированной крови, число которых прогрессивно увеличивается по мере ее хранения: в 1 мл све-жезаготовленной крови содержится около 500 микросгустков, в 1 л — около 500 000, через 2 нед число микросгустков в 1 мл достигает 10 000 [Зильбер А. П., 1982]. Фильтры задерживают лишь часть микросгустков, поэтому при переливании 6—7 ампул крови неизбежно развивается «посттрансфузионное легкое» [Snyder Е. et al., 1982].
Переливание массивйых доз консервированной крови способствует появлению кровоточивости, усилению имевшегося ранее кровотечения. Это также связано с нарушением микроциркуляции (развитием синдрома ДВС) и функциональной активности тромбоцитов. По данным G. Witzke и W. Abdulla (1979), трансфузия крови, даже хранившейся всего 3—5 дней, превышающая 50% ОЦК, обусловливает развитие коагулопатии потребления и активацию фибринолиза. Введение больших доз донорской крови способствует развитию синдрома массивных трансфузий, который представляет собой комплекс ранних и поздних осложнений, развивающихся у реципиента: нарушение функции паренхиматозных органов, гемостаза и свертывания крови, а также иммунологические нарушения [Петровский Б. В., Гусейнов Ч. С., 1971].
Массивными трансфузиями считают введение в течение короткого периода времени (24 ч) объема крови, превышающего ОЦК на 40—50%, или объема, равного 150% от учтенной кровопотери либо соответствующего 40 мл на 1 кг массы тела. Отличительной особенностью массивных трансфузий является их высокая объемная скорость. Летальность от синдрома массивных трансфузий пропорциональна срокам хранения и дозе перелитой крови. С. Artz и соавт. (1955) установили следующую зависимость между потреблением крови и летальностью: при переливании 4750—7100 мл летальность равна 16%, 7105—9500 мл — 25%, более 9500 мл крови — 53%.
Н. А. Федоров и Б. Е. Мовшев (1980) выделили следующие изменения, происходящие в организме реципиента в связи с массивным переливанием донорской крови: 1) гемолитическая анемия с уменьшением ОЦК и сокращением срока циркуляции перелитых эритроцитов. Особенно интенсивно разрушаются эритроциты при переливании длительно хранившейся крови; 2) сердечнососудистая недостаточность, которая проявляется как в острой недостаточности миокарда, так и в острой сосудистой недостаточности; 3) морфологические изменения в жизненно важных органах, сопровождающиеся отеком, расстройством крово- и лимфообращения; 4) нарушения микрокровотока с внутрисосудистой агрегацией эритроцитов, нарушением реологических свойств крови, скорости кровотока, секвестрацией и перераспределением крови в органах; 5) усиление кровоточивости; 6) угнетение и блокада ретикулоэндотелиальной системы, нарушение экскреторной функции печени, развитие тяжелой токсемии.
Таким образом, при переливании консервированной гомологичной крови развиваются серьезные осложнения в организме реципиента, причем тяжесть посттрансфу-зионных осложнений находится в прямой зависимости от объема трансфузии, сроков хранения вводимой крови, исходного состояния реципиента, в частности наличия у него соматических заболеваний, длительности и степени выраженности гиповолемии, сроков начала замещения кровопотери.
Эритроцитная масса (ЭМ) представляет собой концентрированную массу клеток крови, отделенных от плазмы. ЭМ содержит 65—80% эритроцитов и только 20—35% плазмы. Процесс старения эритроцитов в ЭМ такой же, как и в цельной донорской крови, поэтому срок ее хранения тоже составляет 21 день. В связи с уменьшением объема плазмы ЭМ содержит меньше цитрата натрия, белковых антигенов и антител. Хотя в ней фактически отсутствуют плазменные прокоагулянты, переливание ЭМ способствует повышению свертывающих свойств крови за счет прокоагулянтов эритроцитов. В последние годы потребление ЭМ увеличилось: переливания ЭМ составляют 2/з всех трансфузий. Число пост-трансфузионных осложнений при переливании ЭМ в 2 раза меньше, чем при трансфузиях цельной крови, — соответственно 0,31 и 0,67% [Гаериш Ф., 1981].
Эритроцитная взвесь (ЭВ) представляет собой эритроцитную массу, полностью лишенную плазмы и взвешенную в растворе. Ресуспендирующими растворами для ЭВ являются глюкоза с цитратом натрия, жела-тиноль, реополиглюкин и др. Взвесь эритроцитов в коллоидных растворах (желатиноль, желатиноль с реополи-глюкином в соотношении 1:1) является хорошей транс-фузионной средой для лечения геморрагического шока, оказывает длительное гемодинамическое действие, восстанавливает кислотно-основное состояние крови, обеспечивает хорошее потребление тканями кислорода [Мельникова В. Н. и др., 1982]. В связи с отсутствием в ЭВ плазмы при ее введении еще реже возникают пост-трансфузионные осложнения. При введении ЭВ меньше риск заражения вирусным гепатитом и другими инфекционными заболеваниями, возбудители которых передаются с плазмой.
К препаратам ЭВ относится взвесь отмытых эритроцитов (ОЭ). Помимо белков плазмы, из нее удалены лейкоциты и тромбоциты, т. е. те ингредиенты, которые способствуют развитию синдрома гомологической крови.
К недостаткам ЭВ относятся большие расходы на ее получение [Goldfinger D., Lowe С., 1981] и непродолжительный срок годности (8—15 дней). В настоящее время ведутся исследования, цель которых — продлить срок жизни (омоложение) отмытых эритроцитов с помощью добавления в консервант аденина, фосфата и других веществ [Табилова Н. Н. и др., 1983, и др.].
В связи с высокой концентрацией эритроцитов ЭМ и ЭВ ухудшают реологические свойства крови, повышают ее вязкость, поэтому при введении этих препаратов необходимо добавлять гемодилютанты — солевые кристал-лоидные растворы, растворы коллоидов.
Плазма крови — жидкая часть крови, состоящая из 90% воды, 8% белков, 2% органических и неорганических соединений. В плазме содержатся гормоны, витамины, ферменты и другие комплексы.
Для трансфузий выпускают три препарата плазмы: плазму нативную (жидкая, замороженная), концентрат нативной плазмы и сухую плазму. Все препараты плазмы содержат большое количество белков, в том числе прокоагулянтов. Показания к применению препаратов плазмы — геморрагический шок, синдром ДВС.
Жидкая нативная плазма — препарат, полученный после ее отделения от форменных элементов крови. Препарат расфасовывают во флаконы по 50— 250 мл, применяют в день изготовления.
Концентрат нативной плазмы — также препарат нативной плазмы, но с более высоким содержанием белка (100 г/л). Препарат выпускают во флаконах по 125—150 мл. Срок годности до б мес при хранении в замороженном виде (—25°С).
Сухая плазма — высушенный препарат нативной плазмы того же состава. Выпускают в емкостях по 50—500 мл. Срок хранения 5 лет. Растворяют изотоническим раствором хлорида натрия непосредственно перед употреблением.
Кровезамещающие растворы. Кровезамещающие растворы — препараты, которые до известного предела могут заменить функцию потерянной крови.
Следует подчеркнуть, что лечебный эффект кровезамещающих растворов шире, чем следует из этого определения. Кровезаменители используют как дезинтоксика-ционные средства, корректоры водно-солевого обмена, для парентерального питания и при многих патологических состояниях.
Кровезаменители позволяют быстро корригировать дефицит ОЦК, что является первоочередной задачей при геморрагическом шоке, так как при этом предотвращается развитие необратимых изменений микроциркуляции в связи с гиповолемией. Обладая сродством к клеточным мембранам, многие кровезаменители уменьшают агрегацию эритроцитов и способствуют редепонированию крови, тем самым стабилизируя ОЦК. Они ограничивают иммунологические нарушения, связанные с гемотрансфузией, и проявления синдрома гомологичной крови, а потому столь же незаменимы.при шоке, как и кровь.
В целом же инфузия кровезаменителей имеет следующие цели: 1) поддержание нормального объема и состава внеклеточной жидкости, в том числе ОЦК; 2) нормализация электролитного баланса с учетом суточной потребности в электролитах и их патологических потерь;
3) коррекция сдвигов кислотно-основного состояния;
4) нормализация гомеостатических и реологических свойств крови; 5) поддержание нормальной макро- и микроциркуляции; 6) профилактика и лечение нарушений функций сердца, легких, печени, почек, желудочно-кишечного тракта, эндокринных желез; 7) обеспечение адекватного метаболизма, т. е. возмещение энергетических затрат организма, коррекция белкового, жирового и углеводного обмена [Буянов В. М., 1978].
Существуют две основные классификации кровезамещающих растворов — разработанная в Центральном научно-исследовательском институте гематологии и переливания крови (ЦНИИГПК), основанная на функциональных свойствах препаратов, и созданная в Ленинградском научно-исследовательском институте гематологии и переливания крови (ЛНИИГПК), основанная на их физико-химичесих свойствах. Если оценивать кровезамещающие растворы с позиций классификации ЦНИИГПК (табл. 13), то следует признать, что для лечения геморрагического шока фактически используют препараты всех групп, кроме предназначенных для парентерального питания.
Препараты декстрана — полиглюкин (молекулярная масса 60 000) и реополиглюкин (молекулярная масса 35 000), оказывают наиболее выраженное противошоковое действие и быстрее стабилизируют гемодинамику при шоке, чем все другие кровезаменители. Они снижают вязкость крови, ликвидируют стаз и агрегацию эритроцитов, улучшая тем самым периферическое кровообращение. Реологический эффект более выражен у реополиглюкина как препарата с низкой молекулярной массой. Полиглюкин удерживается в кровотоке до 3— 4 сут, в первые сутки выводится до 50% препарата. Реополиглюкин циркулирует в сосудистом русле в течение 2—3 сут [Розенберг Г. Я., 1982]. Основная часть препаратов выводится почками.
К недостаткам препаратов декстрана относится их способность повышать тонус внутричерепных сосудов, обусловливать увеличение гематом [Оборин А. Н., 1982], усиливать метаболический ацидоз [Карташева А. М., 1980], ухудшать свертывающие свойства крови и уменьшать прочность кровяного сгустка. Следует, однако, отметить, что в связи с последним свойством препаратов декстрана увеличился интерес к ним в последние годы, и в настоящее время изучается механизм их антитром-ботического действия, которое подобно таковому при введении небольших доз гепарина. Противошоковый эффект достигается при введении препаратов декстрана в дозе 20 мл/кг.
Препараты желатина также относятся к кровезаменителям гемодинамического действия. Однако их гемодинамический эффект непродолжителен: препараты быстро выводятся из сосудистого русла, и через 2 ч в кровотоке сохраняется только половина введенного объема.
По кровезамещающему эффекту желатин занимает промежуточное положение между рингер-лактатом и плазмой. По этой причине, а также в связи с отсутствием у желатина противотромботических свойств Н. Schmidt и W. Rieber (1980) и другие авторы считают нежелательным его применение при шоке. Препараты желатина оказывают дезагрегирующее действие, однако по мере их удаления из кровотока агрегация проявляется еще в большей степени.
Отечественный препарат желатина — желатиноль (молекулярная масса 20 000)—создан в ЛНИИГПК. На его основе разработан эритроцитарный трансфу-зат — препарат, который замещает объем циркулирующих эритроцитов и дает умеренный гемодинамический эффект. Достоинством препарата является возможность его применения без учета группы крови и резус-фактора, без проведения проб на совместимость, кроме биологической.
Г емодез — производное поливинилпирролидона, препарат с низкой (10 000—15 000) молекулярной массой; в виде 6% раствора в сочетании с основными электролитами оказывает, выраженное дезинтоксикационное действие и дает дезагрегирующий эффект. Он в полной мере обладает способностью разрешать стаз эритроцитов, восстанавливать их линейную скорость и тем самым улучшать реологические свойства крови. Препарат быстро выводится из организма — основная часть в течение 4—8 ч, преимущественно через почки. Отложения небольших количеств поливинилпирролидона обнаруживают в клетках ретикулоэндотелиальной системы, в легких, печени, почках, кишечнике. При введении больших доз препарата (69—140 г сухого вещества) у больных развиваются осложнения со стороны указанных органов. Во избежание побочных действий разовая доза гемодеза не должна превышать 400—600 мл.
Полидез — препарат 3% поливинилового спирта с молекулярной массой 10 000. Механизм действия полидеза такой же, как и гемодеза, но его гемодинамический и дезинтоксикационный эффект более выражен. Полидез эффективен при геморрагическом шоке, сепсисе, интоксикациях. Препарат оказывает выраженное диуретическое действие, способствует улучшению морфологического состава крови, нормализации обменных процессов, дезагрегации и редепонированию эритроцитов. При больших кровопотерях полидез устраняет метаболический ацидоз [Филатов А. Н., Баллюзек Ф. В., 1971]. Препарат оказывает гипокоагуляционное действие, способствуя снижению концентрации и активности прокоагулянтов плазмы крови. Полидез в отличие от препаратов декстра-на не снижает свертывающий потенциал крови, что открывает возможности применения его совместно с гепарином [Репина М. А., 1984]. Гепарин усиливает агрегацию эритроцитов, повышает вязкость крови, поэтому его сочетание с препаратами, разрешающими капилляро-стаз, предотвращает это нежелательное побочное действие. Средняя доза полидеза 400—500 мл.
Солевые растворы — изотонический раствор хлорида натрия, лактасол, другие полиионные растворы — способствуют восстановлению водно-солевого баланса, устраняют дефицит внесосудистой внеклеточной жидкости, который при кровопотере достигает 30—40%. Они дают кратковременный гемодинамический эффект. Лактасол обеспечивает снижение периферической сосудистой резистентности, нормализует тканевую перфузию, улучшает реологические свойства крови за счет разведения плазмы и, следовательно, уменьшения концентрации крупномолекулярных белков (фибриноген). Доза препарата может достигать 2 л и более.
Маннитол и сорбитол — шестиатомные сахара на спиртовой основе — являются эффективными осмодиуретиками, способствуют усилению общего и почечного кровотока, снижают реабсорбЦию воды в почечных канальцах.
Маннитол в виде 10—15% раствора в изотоническом растворе хлорида натрия или 5% растворе глюкозы вводят в дозе 0,5—1,0 г/кг при острой почечной недостаточности с сохранением фильтрационной функции почек, для профилактики почечной недостаточности в восстановительном периоде и при других состояниях, требующих увеличения диуреза. Противопоказаниями к введению препарата являются артериальная гипертензия (артериальное давление 150 мм рт. ст., или 19,96 кПа, и более) и нарушение фильтрационной функции почек с олигоанурией.
Диуретический эффект сорбитола несколько слабее. Препарат подобно маннитолу стабилизирует гемодинамику, способствует притоку интерстициальной жидкости в сосудистое русло, предотвращает развитие острой почечной недостаточности. Сорбитол используют для профилактики и лечения пареза кишечника в восстановительном периоде: раннее применение препарата в виде гипертонических (10—20%) растворов оказывает благоприятное влияние на перистальтику кишки. Сорбитол обладает гепатотропным свойством, поэтому его целесообразно применять при недостаточности функции печени. Доза сорбитола 1,0—1,5 г/кг. |
Как свертывается кровь? | Тромбоз 9000 1
Кровь остается жидкой и может циркулировать в артериях и венах тела. не вытекая из них благодаря множеству сложных механизмов.
Одним из таких механизмов является так называемый "гемостаз" . Это совокупность многих факторов, вызывающих что системы свертывания и фибринолиза (растворения тромба) находятся в динамическом равновесии, то есть кровь находится в жидком состоянии, может циркулировать в сосудах, но не переливается.
Правильно функционирующая система гемостаза останавливает кровотечение в случае ранения или травмы сосудов за счет образования тромба и одновременно предотвращения образования тромба в просвете сосуда и закрытия его.
Нарушения в системе гемостаза проявляются обильным кровотечением, которое мы называем с геморрагическим диатезом или избыточным образованием тромбов, т.е. тромбозом .
Для правильного свертывания крови активированные тромбоциты должны работать вместе и комплекс белков, так наз.факторы свертывания крови, участвующие в коагуляционном каскаде. Тромбоциты, слипаясь, образуют пробку на месте поврежденного сосуды, изначально препятствуя оттоку крови. Однако эта вилка нестабильна и требует дополнительных вилок. стабилизирующие факторы, иначе кровотечение быстро вернется. Элемент, усиливающий штифт пластины имеется белок (фибрин, фибрин), способный, как следует из названия, продуцировать длинные волокна, образуя обширную сеть. Эта сеть стабилизирует и укрепляет пластинчатую пробку, образующую Тромбоцитарно-фибриновый сгусток .
Фибрин, однако, не присутствует в организме в готовом, активном виде, потому что так легко связывание с другими фрагментами и образование паутины очень быстро вызвало бы ее полный износ и немедленную закупорку просвета сосудов. Фибрин создается «по требованию» сложным образом, многостадийная реакция с циркулирующим в крови неактивным белковым продуктом - фибриногеном. В этом так называемом В каскаде свертывания крови участвует дюжина различных белков, называемых факторами свертывания крови.Они в основном белки, содержащиеся в плазме крови, и белок, содержащийся в клеточных мембранах, — тканевой фактор.
 Рис. 1. Замораживающий каскад. Белки - факторы свертывания в каскадной реакции приводят к превращению неактивного фибриногена в фибриновую сеть
Рис. 1. Замораживающий каскад. Белки - факторы свертывания в каскадной реакции приводят к превращению неактивного фибриногена в фибриновую сеть Большинство факторов свертывания условно обозначаются римскими цифрами. Что-нибудь из этого, так называемой факторы протромбинового комплекса они вырабатываются в печени, и для их образования необходим витамин К.
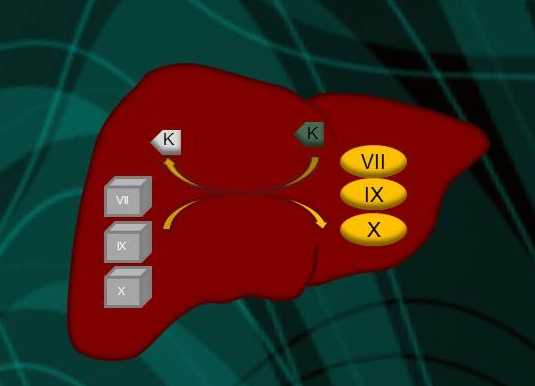 Рис.2. Витамин К необходим для производства определенных факторов свертывания крови в печени.
Рис.2. Витамин К необходим для производства определенных факторов свертывания крови в печени. Недостаток витамина К означает, что факторы, вырабатываемые в печени, не активируются. Следовательно реакция свертывания не может протекать должным образом, что приводит к повышенной склонности к кровотечения (преимущественно из носа, десен, желудочно-кишечного тракта и мочевыводящих путей). Дефицит витамина К редко возникает в обычных условиях, так как он вырабатывается в достаточном для организма количестве. микроорганизмами в кишечнике.Дефицит витамина К может возникнуть:
- в результате длительного лечения антибиотиками, вызывающего «случайную» гибель кишечных микроорганизмов
- при заболеваниях кишечника, поджелудочной железы и печени, при которых наблюдается нарушение пищеварения и всасывания жиры, носители этого витамина
- у новорожденных, так как в их кишечнике изначально недостаточно бактерий, необходимых для его образования (его обычно вводят ребенку после рождения)
- в результате применения пероральных антикоагулянтов, т.н.антивитамин К. Это особый случай искусственно вызванного явного дефицита витамина К - эти препараты блокируют его действие. Это вызывает состояние, аналогичное дефициту витамина К, но в отличие от фактического дефицита витамина К, степень ингибирования свертывающей системы с помощью лекарств планируется и контролируется в лаборатории и путем соответствующего дозирования лекарств таким образом, чтобы риск кровотечение допустимо, с наиболее благоприятным при этом эффектом лекарственного.
Пищевые продукты, вносящие вклад в INR | Диета и упражнения 9000 1 Вопрос в редакцию
Какие продукты повышают МНО? У меня 3 месяца после бенталла и последний результат 1,2.
Она ответила
MSc Diana Wolańska
диетолог
Отделение профилактики алиментарных заболеваний Клиники болезней обмена веществ
Институт пищевых продуктов и питания в Варшаве
Пищевой витамин К влияет на МНО.Увеличение содержания витамина К в рационе способствует снижению МНО. Поэтому потребление продуктов, богатых этим витамином, способствует снижению этого показателя.
При приеме антикоагулянтов-антагонистов витамина К убедитесь, что вы потребляете продукты, богатые витамином К, в постоянном количестве. Рекомендуется избегать больших колебаний количества витамина, потребляемого с пищей, что может повлиять на дозировку антикоагулянтного препарата.
Фрукты и овощи относятся к продуктам с самым высоким содержанием витамина К.В таблице ниже указано содержание витамина К в 100 г продуктов.
| Стол. ОВОЩИ мкг/100г | |
|---|---|
| vegetable | µg / 100g |
| canned corn | 0 |
| mushrooms | 0 |
| ginger root | 0.1 |
| kohlrabi | 0 , 1 |
| turnips | 0.1 |
| beets | 0.2 |
| onion | 0.4 |
| swede | 0.4 |
| pumpkin | 1 , 1 |
| radish | 1.3 |
| garlic | 1.7 |
| cassava | 1.9 |
| potatoes | 1.9 |
| canned tomatoes | 2.9 |
| patison | 3 |
| eggplant | 3.5 |
| консервированная красная фасоль 9003 6 | 4.1 |
| red pepper | 4.9 |
| lentils | 5 |
| dry red beans | 5.6 |
| dry white beans | 5.6 |
| green cucumber, peeled | 7.2 |
| green pepper | 7.4 |
| tomato | 7.9 |
| chickpeas | 9 |
| carrot | 13.2 |
| green beans | 14.4 |
| dry peas | 14.5 |
| artichokes | 14.8 |
| cauliflower | 15.5 |
| green cucumber peel | 16.4 |
| celery | 23 |
| green peas, raw | 24.7 9003 6 |
| mung bean sprouts | 33 |
| canned green peas | 36.8 |
| red cabbage | 38.2 |
| root celery | 41 |
| asparagus | 41.6 |
| Chinese cabbage | 45.5 |
| pickled cucumber | 47 |
| leek | 47 |
| soybeans, grains | 47 |
| cabbage | 68 , 8 |
| cabbage | 76 |
| broccoli | 101.2 |
| butter lettuce | 103 |
| arugula | 108 |
| broccoli sprouts | 177 |
| chives | 212 |
| endive | 237 9003 6 |
| fresh basil | 414 (5 leaves = 10.4) |
| spinach | 482 |
| watercress | 541 |
| kale | 705 |
| beetroot | 830 |
| Parsley | 1360 |
| Parsley | 1640 |
| Высушенный базилик | 1714 (10G Pack = 171,4) |
| 3333333333333 годы: HTTT.nal.usda.gov/ | |
| Стол. ФРУКТЫ мкг/100г | |
|---|---|
| fruit | µg / 100g |
| mandarin | 0 |
| orange | 0 |
| carambola fruit | 0 |
| grapefruit | |
| 0 | |
| watermelon | 0.1 |
| lychee | 0.4 |
| banana | 0.5 |
| apple, peeled | 0.6 |
| pineapple | 0.7 |
| peach in syrup | 1.7 |
| banana, dried | 2 |
| apple, with peel | 2.2 |
| strawberries | 2 , 2 |
| melon | 2.5 |
| peach in syrup | 2,6 |
| 2.6 | |
| sharon | 2.6 |
| cherries | 2.9 |
| apple, dried | 3 |
| dried apricots | 3.1 |
| Necatarins | 3.1 |
| fresh apricot | 3.3 |
| raisins | 3.5 |
| dried cranberries | 3.8 |
| mango | 4, 2 |
| pear | 4.4 |
| fresh figs | 4.7 |
| plums | 6.4 |
| raspberries | 7.8 |
| white currants, red | 11 |
| grapes | 14.6 |
| dried figs | 15.6 |
| pomegranate | 16,4 |
| blueberries | 19.3 |
| blackberries | 19.8 |
| avocado | 21 |
| rhubarb | 29.3 |
| kiwi | 40.3 |
| dried plums | 59.5 |
| Источник: http: // ndb.nal.usda.gov/ | |
Свертываемость крови - растения и продукты, которые ее предотвращают


Последнее обновление: 14 сентября 2021 г.
Люди с определенными заболеваниями должны следить за тем, что они едят, чтобы не получить свертываемости крови.
Свертывание крови — это процесс, при котором кровь становится более густой и сгущается. Сгустки предотвращают кровопотерю (кровоизлияние) в случае травмы. Это ключевая часть гемостаза: остановка кровопотери из поврежденных кровеносных сосудов.
При гемостазе стенку поврежденного кровеносного сосуда покрывают сгустком из фибрина и тромбоцитов, чтобы остановить кровотечение и восстановить повреждение. С другой стороны, когда определенные факторы влияют на свертываемость крови, , могут возникнуть следующие расстройства :
- Стенокардия.
- Сердечный приступ.
- Эмболия артерий.
- Инсульт.
- Легочная эмболия.
- Тромбоз почечной вены.
- Тромбоз глубоких вен.
Сгустки — это препятствия, которые образуются из свернувшейся крови и клеток, препятствующих прохождению крови через эту точку. Сгустки вызывают воспаление с болью и отеком в пораженных тканях. Это явление называется тромбозом.
Если у вас есть какое-либо из этих состояний , ваш врач может назначить определенные лекарства для снижения риска свертывания крови. Многие врачи также рекомендуют принимать аспирин каждый день. В дополнение к этим лекарствам существуют также растения и продукты, которые могут препятствовать свертыванию крови.
Чтобы снизить риск внутреннего тромбоза или образования тромбов, рекомендуется диета с низким содержанием насыщенных жиров, но с высоким содержанием клетчатки, а также фруктами и овощами. Некоторые продукты обладают уникальными антикоагулянтными свойствами.
Вам также может быть интересна эта статья: Рекомендации для тех, кто принимает антикоагулянты
Свертываемость крови – растения и продукты, препятствующие этому .По данным Национального института здравоохранения, ингредиенты аспирина , отвечающие за снижение риска свертывания крови, известны как салицилаты . Салицилаты также можно найти в самых разных фруктах и овощах.
Продукты, богатые салицилатами :
- Ананас.
- Мед.
- Виноград и продукты из винограда : вино, уксус, сидр, изюм.
- Ягоды: клубника, ежевика, малина, черника.
- Сливы и чернослив.
- Апельсины и мандарины.
- Оливки.
- Редис.
- Помидоры.
- Цикорий.
- Абрикосы.
- Черная смородина.
- Перец чили.
Травы и специи, богатые салицилатами, включают: карри, кайенский перец, паприку, тимьян, куркуму, имбирь, лакрицу и мяту.
Омега-3 жирные кислоты
По данным Гарвардской школы общественного здравоохранения , омега-3 жирные кислоты являются важными питательными веществами, которые помогают регулировать свертываемость крови.Большинство людей считают, что для получения достаточного количества омега-3 жирных кислот им необходимо есть пищу, богатую рыбой.
Хотя рыба на самом деле является источником жирных кислот омега-3 , их также можно найти во многих овощах, включая брюссельскую капусту, листовую капусту, шпинат и салат. Другие источники омега-3 включают льняное семя, семена подсолнечника, рапсовое масло, кукурузное масло и соевые бобы.
Вас также может заинтересовать другая наша статья: Рыба, богатая омега-3, которую вы должны начать есть
Витамин Е
В исследовании 2011 года.опубликовано в журнале Thrombosis Research исследовалось влияние витамина Е на образование тромбов. Ученые обнаружили, что витамин способен ингибировать тромбоциты , клетки, отвечающие за коагуляцию, и поэтому действует как естественный антикоагулянт.
Витамин Е можно найти в различных маслах, а также в шпинате, брокколи, киви, манго и помидорах, по данным Управления пищевых добавок.
Алкоголь
Алкоголь является сильным антикоагулянтом. Механизм, по-видимому, заключается в уменьшении агрегации тромбоцитов, снижении уровня фибриногена (коагулянта крови) и увеличении фибринолиза, процесса растворения тромбов.
Свертываемость крови – продукты, которых следует избегать
Продукты, богатые витамином К, стимулируют образование тромбов. Поэтому людям, склонным к тромбозам, следует избегать их употребления. Продукты с высоким содержанием витамина К включают зеленые листовые овощи, такие как капуста и шпинат, брокколи и спаржа, а также некоторые фрукты, такие как персики и бананы.
Общий
Главный вопрос: как не стать пациентом или, что еще хуже, статистиком? Фармацевтический подход заключается в ежедневном приеме небольшой дозы аспирина для разжижения крови. Но природа дала нам огромные ресурсы для лечения неправильной свертываемости крови.
- Одним из наиболее часто используемых натуральных средств является масло трески.
- Семейство амариллисовых растений (чеснок и лук) также помогает, потому что они содержат серу и эффективны при лечении проблем с кровяным давлением.Чеснок обладает противовоспалительным действием, снижает уровень холестерина, расслабляет кровеносные сосуды и снижает агглютинацию тромбоцитов.
- Куркума или входящий в ее состав куркумин уменьшает воспаление и образование опасных бляшек.
- Имбирь поддерживает кровообращение, снижает высокое кровяное давление и снижает вероятность образования тромбов.
Хотя фрукты и овощи являются частью сбалансированной диеты , их избыток может вызвать осложнения. При лечении антикоагулянтами следует избегать продуктов, упомянутых выше.Не забудьте сообщить своему врачу о лекарствах, которые вы принимаете, и о вашем обычном питании.
Это может вас заинтересовать....Разжижение крови - естественные способы. Что за густая кровь?
Слишком густая кровь может представлять опасность таких тяжелых явлений, как инсульт или тромбоэмболия легочной артерии, серьезных для здоровья и жизни. Именно поэтому стоит следить за правильными показателями крови и при необходимости знать, как ее разжижать. Помогают ли диета, травы и натуральные средства при густой крови?
Когда необходимо разжижение крови? Что означает густая кровь?
Термин « густая кровь » является разговорным термином для слишком большого количества эритроцитов (эритроцитов) в крови. Чрезмерная свертываемость крови может появиться в случае слишком малого потребления жидкости (особенно воды, которую следует пить несколько раз в день меньшими порциями, чтобы вы потребляли около 2 литров в день).
Если кровь слишком густая, может возникнуть риск образования сгустков. Они очень опасны, так как могут способствовать легочной эмболии или даже инсульту.
Кроме того, свертываемость крови стимулирует, среди прочего, болезней:
- раковые,
- аутоиммунный,
- генетический,
- врожденный;
Людям, имеющим проблемы со сгущенной кровью, следует обратить внимание на наличие таких симптомов, как, например.одышка, сердцебиение, обморок, внезапная слабость, кровохарканье, онемение руки или ноги, изменения зрения, чувствительности и речи. При появлении любого из этих синдромов следует как можно скорее обратиться к врачу.
Вышеупомянутая угроза здоровью и жизни означает, что при слишком густой крови вводится процедура по разжижению крови.
Как разжижить кровь?
Что разжижает кровь? На правильную плотность крови влияет правильная диета, богатая m.в в красных овощах и фруктах, а также в большом количестве жидкости, орехах или рыбе (особенно лососе) и здоровом образе жизни. Последнее включает в себя регулярную физическую активность, достаточный сон, избегание стрессов и т. д.
По мнению врачей, одним из самых эффективных разжижителей крови является аспирин . Однако разжижение крови с использованием фармацевтических препаратов сопряжено с риском побочных эффектов (таких как гепатит, внутреннее кровотечение, тошнота, диарея).
Поэтому сейчас так много внимания уделяется естественным способам устранения или предотвращения слишком густой крови.
В людям, которым трудно разжижать кровь естественным путем, врачи могут назначить инъекции антикоагулянтов (или лекарства). Если риск образования тромбов высок, это лечение поможет его снизить. Этот процесс должен длиться не менее 3 месяцев. Однако инъекции или антикоагулянты действуют 24 часа, поэтому важно принимать их постоянно.
Как разжижать кровь домашними средствами? Стоит поработать с врачом, чтобы разработать механизм сочетания препаратов для разжижения крови с травами и другими природными средствами . Таким образом, вы можете постепенно снижать дозу антикоагулянта.
Также стоит поискать опытного натуропата, который поможет составить соответствующее меню для разжижения крови.
Диета с концентрированной кровью. Что стоит есть?
Диета при слишком густой крови должна основываться на воде, которую следует употреблять в количестве не менее 2 литров в сутки (в случае взрослого человека).Жидкости, в частности вода, удерживают кровь в жидком состоянии, не слипаясь и поэтому не грозя образованием тромбов.
Когда человек позволяет своему телу обезвоживаться (а это происходит, как только он или она испытывает жажду), это способствует нарушению плотности крови.
Хорошая диета для разжижения крови основана на фруктах и овощах , , особенно красных (то есть винограде, сливах, красных ягодах, вишне, краснокочанной капусте и баклажанах).
Кроме того, следует есть чеснок (даже 2-3 зубчика в день), который препятствует слипанию тромбоцитов и слипанию их в комки, и лук (предпочтительно в сыром виде), что, в свою очередь, снижает риск сердечного приступа.
Кроме того, для диеты с разжиженной кровью хорошо включать рыбу (желательно лосось), , а также ананас, орехи и миндаль .
Какие травы разжижают кровь?
Самыми популярными травами для разжижения крови являются куркума и имбирь .На протяжении веков эти два золотых средства использовались в естественном лечении в Китае, потому что они известны, среди прочего, своей эффективностью. с противосвертывающими свойствами. Поэтому стоит добавлять их в блюда и делать на их основе чаи и настои.
Что фитотерапия рекомендует для разжижения крови? В широком смысле он также фокусируется на специях , , среди которых лидирует кайенский перец . Отличается ценным влиянием на состояние сосудов и работу всей сердечно-сосудистой системы.
Кроме того, систематическое употребление корицы , душицы , и фенхеля также считается естественным методом разжижения крови в венах.
Травы в сочетании с пищевыми продуктами, способствующими разжижению крови, являются отличным оружием против образования тромбов. Однако вам не следует составлять такую травяную диету самостоятельно, а полагаться на знания специалистов, желательно врачей, например, с травяным или гомеопатическим опытом.
Натуральные средства для разжижения крови
Как разжижить кровь домашним средством? В дополнение к ранее упомянутым рекомендациям, вы должны вести здоровый образ жизни. Прежде всего, избегайте длительного сидения или стояния. Если избежать этого на работе сложно, следует делать короткие, но частые перерывы для гимнастических упражнений или так называемых растяжение костей.
Кроме того, еженедельный график должен включать постоянные элементы в виде физической активности .Особенно это касается людей с избыточным весом или ожирением. Ходьба, ходьба, езда на велосипеде, бег трусцой или плавание — очень эффективные методы быть в форме, а значит — здоровой крови.
Подробнее Как разжижать кровь естественным путем? Например, бросив курить, избегая употребления алкоголя и следя за правильными параметрами артериального давления.
Самонаблюдение , регулярные профилактические осмотры - все это помогает своевременно выявить возможные отклонения , которые при раннем обнаружении , имеют больше шансов на излечение .
Следить за регулярным отходом ко сну, высыпаться, регулярно (желательно ежедневно) насыщать организм кислородом, например, во время ходьбы, избегать стресса и уметь с ним справляться - также способствуют здоровью и, следовательно, правильным свойствам крови .
.Система свертывания крови | Синево
Фибриноген — это белок, необходимый для образования тромба. Вырабатываемый в печени, он высвобождается в кровь по мере необходимости вместе со многими другими факторами свертывания крови. В норме при повреждении тканей или стенок сосудов эти факторы активируются, инициируя коагуляционный каскад, в результате которого растворимый фибриноген трансформируется в тяжи нерастворимого фибрина. Они, в свою очередь, пересекаясь, образуют на месте раны сеть фибрина, которая стабилизируется и вместе с агрегатами тромбоцитов образует устойчивую пробку, являющуюся барьером, предотвращающим дальнейшую кровопотерю.
Определение концентрации фибриногена обычно проводится параллельно с другими тестами и играет роль в оценке способности организма образовывать, а затем растворять тромб. Он также использовался в случаях аномального протромбинового времени ( PT ) и активированного частичного тромбопластинового времени ( аЧТВ ). Он также измеряется у пациентов с длительными эпизодами необъяснимых кровотечений.
Тест, проводимый в сочетании с такими тестами, как протромбиновое время, аЧТВ, число тромбоцитов, продукты деградации фибрина (FDP), d-димер, полезен для диагностики синдрома диссеминированного внутрисосудистого свертывания крови (ДВС-синдром).В исключительных случаях проводят пробу фибриногена для наблюдения за стадией хронических заболеваний (например, печени), а также для оценки протромботической готовности.Считается белком острой фазы с четко выраженной задержкой повышения концентрации по сравнению с, например, СРБ. Его назначают одновременно с другими факторами риска, такими как С-реактивный белок, определяемый высокочувствительным методом (hs CRP), и он полезен при оценке общего риска развития сердечно-сосудистых заболеваний. При дис- и парафибриногенемии методы оценки концентрации фибриногена в виде белка показывают нормальные значения, при коагулологических - нарушенные значения.
Пониженные значения : заболевания печени, связанные с нарушением синтеза белка, пара- и дисфибриногенемия, избыточное потребление (ДВС-синдром),
Повышенные значения : воспаление
Референтные значения, используемые лабораторией Synevo : 2-4 г/л
Активированное частичное тромбопластиновое время (аЧТВ) , также называемое Каолин-кефалиновое время. Это время зависит от активности плазменных факторов свертывания - II, V, VIII, IX, X, XI, XII и I.
Удлиненное АЧТВ указывает на дефицит активности одного из вышеперечисленных факторов (примерно 40 - 50% от нормальных значений). Таким образом, учитывается гемофилия (у нашей популяции в основном гемофилия А - фактор VIII) или циркулирующие антикоагулянты.
Тест используется для диагностики нарушений свертываемости крови и мониторинга терапии нефракционированным гепарином. Это основной тест для оценки системы свертывания крови. Выполняется при наличии показаний к операции и контроле лечения нефракционированными гепаринами.
Приведенные значения : чаще всего как выражение долабораторной ошибки,
Повышение значений : гемофилия, циркулирующие антикоагулянты, применение нефракционированного гепарина, количественные и качественные нарушения фибриногена.
Эталонные значения, используемые лабораторией Synevo : 28.-34 сек.
Протромбиновое время (PT) — это показатель внешнего пути активации системы свертывания крови. Это зависит от активности факторов II, V, VII, X и фибриногена.Применяется при выявлении как врожденного, так и приобретенного дефицита вышеназванных факторов свертывания плазмы, а также дефицита витамина К, или применения антивитаминов К при лечении антикоагулянтами (пероральные антикоагулянты), заболеваний печени, связанных с нарушением синтеза белка, коагулопатия потребления. Результат выражается как INR - международный нормализованный коэффициент. Способ представления результата INR позволяет сравнивать значения, полученные в разных лабораториях, что особенно важно при контроле лечения пероральными антикоагулянтами.Кроме того, некоторые лаборатории предоставляют результат в процентах (время свертывания эталонной плазмы/время свертывания тестируемой плазмы x 100%).
Пониженные значения : уменьшение времени, снижение МНО, повышение индекса - состояния гиперкоагуляции (физиологически у беременных), тромбоэмболия. Изолированный результат имеет низкую диагностическую ценность.
Повышенные значения : удлиненное время, повышенное МНО, пониженный индекс - врожденный дефицит факторов II, V, VII, X; заболевания печени (мясо), дефицит витамина К (лечение пероральными антикоагулянтами, заболевания желудочно-кишечного тракта).
Тромбиновое время (ТВ) - время свертывания крови после добавления в плазму тромбина - фермента, превращающего фибриноген в фибрин. Измерение этого времени позволяет выявить нарушения полимеризации (наличие ФДП) и повышение активности антитромбина III ( ATIII ). Используется для мониторинга терапии низкими дозами гепарина).
Базовые значения:
- Секунды <32
- Коэффициент ТТ 0,8–1,2
D-димеры образуются при действии плазмина на фибрин.Аналогичным образом образуются продукты распада фибриногена (FDP). Период их полувыведения составляет примерно 8 часов. Они обладают антикоагулянтными, цитотоксическими, хемотаксическими и иммунодепрессивными свойствами. Они появляются как выражение вторичной активации фибринолиза (после активации свертывания крови).
Пониженные значения : Не имеет диагностического значения.
Повышение значений : при течении: ДВС-синдрома (синдрома внутрисосудистого свертывания крови), венозной тромбоэмболии, тромбоэмболии легочной артерии, цирроза печени, рака, беременности.Правильные результаты исключают наличие тромбоэмболии. Существенные ограничения в выявлении этого заболевания возникают у беременных, онкологических больных и пожилых людей. Кроме того, исследование имеет меньшую диагностическую ценность при наличии «старых» сгустков и в случае незначительных тромботических изменений.
Референтные значения, используемые лабораторией Синево: 0-0,5 мкг/мл.
.90,000 7 фактов о нарушениях свертываемости крови, которые вам необходимо знатьНарушения свертываемости крови могут быть опасными, но их часто игнорируют или просто не замечают. Какое отношение нарушения зрения имеют к свертыванию крови? Какой витамин лучший друг крови? Какие разбавители вы используете на своей кухне? Узнайте важные факты.
Нарушения свертывания крови могут быть врожденными или приобретенными
В Польше у нас нет точной статистики, описывающей количество случаев, вызванных всеми нарушениями свертывания крови.Однако известно, что нарушения свертывания, которые могут быть результатом генетического бремени этого заболевания (врожденного), встречаются довольно редко. В случае нарушения свертываемости крови они встречаются у 1 из 100 поляков, но только у 10%. из них требуется медицинская помощь в связи с осложнениями. Возможно, потому, что заболевание обычно диагностируется в раннем детстве и обычно является следствием отсутствия или дефицита всего одного фактора свертывания крови. Недостаточно данных о наследственном риске тромбоэмболии, хотя исследования специалистов Университета Иллинойса показывают, что она поражает в среднем 1 из 1000 человек как врожденную.Однако, по оценкам, 20-30 процентов. случаи тромбоэмболии могут быть записаны в генах.
Генетическое тестирование на врожденную тромбоэмболию должно проводиться в первую очередь людьми с семейным анамнезом таких заболеваний. Это касается и детей, которые в силу своего юного возраста часто исключаются родителями из группы риска. Между тем, по данным ученых из Варшавского медицинского университета, причиной является целых 39 процентов. тромбоз у детей был всего лишь врожденным заболеванием.В несколько худшем положении находятся пациенты, борющиеся с приобретенными дефектами. В этом случае диагностика и дифференциация заболевания усложняются и требуют больше времени. Трудно четко определить, сколько людей страдают или рискуют заболеть расстройствами в виде приобретенных геморрагических диатезов, например, из-за заболеваний печени, ответственных за выработку протромбина, участвующего в свертывании крови.
Тромбоэмболические нарушения – это заболевания, которые могут возникнуть в результате заболеваний (особенно рака), операций или длительной иммобилизации ног.Есть и такие, которые мы тянем на себя – через курение или малоподвижный образ жизни. И несмотря на то, что это жизнеугрожающее заболевание, согласно данным Руководства по профилактике и лечению венозной тромбоэмболии , при соответствующем лечении смертность от него можно снизить до 2-8%.
При нарушениях свертывания крови одного здорового образа жизни недостаточно
Если нас волнует проблема нарушений свертываемости крови, то знайте, что, к сожалению, ни регулярные занятия спортом, ни правильное питание не защитят от осложнений этого коварного недуга .Почему? Потому что самое главное — правильное лечение.
Не все нарушения свертывания крови лечатся одинаково
При нарушениях свертываемости крови целесообразно вводить свежую кровь или продукты крови, содержащие недостающие компоненты крови. При тромбоэмболических осложнениях врач назначает препараты, разжижающие кровь и снижающие ее склонность к свертыванию. Чтобы диагностировать конкретное нарушение свертываемости крови и развеять любые сомнения в своем здоровье, следует провести лабораторный анализ крови.
Нарушения свертываемости крови трудно обнаружить
Симптомы нарушений свертывания крови часто настолько неспецифичны, что их трудно связать только с нарушением свертываемости крови. Что должно пробуждать бдительность?
При тромбоэмболических нарушениях больного могут сопровождать: головные боли и головокружение, шум в ушах, нарушения зрения. Признаками чрезмерной концентрации крови могут быть также покраснение кожи лица, ушей, рук и ног или зуд кожи, усиливающийся после горячей ванны.Признаки нарушений свертываемости крови распознать немного легче. При этом наиболее частыми симптомами расстройства являются рецидивирующие обильные кровотечения из носа (даже без видимой причины), зубов и десен, гематурия, длительные обильные менструации или длительные кровотечения после удаления зубов или других травм. Общие симптомы включают тенденцию к образованию пятен на коже и слизистых оболочках или синяков. Менее распространенными симптомами являются, по мнению специалистов, внутричерепное кровотечение и спонтанное кровотечение в мышцы и суставы.Врачи указывают на падение артериального давления как на самые неспецифические симптомы.
Витамин К способствует свертыванию крови
Витамин К определенно заслуживает того, чтобы его называли другом крови. Научные исследования показывают, что он предотвращает нарушения свертываемости крови и останавливает кровотечение. Следует также добавить, что он играет значительную роль в экономии кальция и выработке протромбина - фактора свертывания крови. Хорошей новостью является то, что дефицит витамина К довольно редко встречается у здоровых взрослых.Однако людям с больным кишечником следует быть осторожными, так как бактерии, населяющие их, вырабатывают витамин К. Также длительное лечение антибиотиками и чрезмерное употребление в пищу продуктов высокой степени переработки снижают количество пробиотических бактерий, и как следствие приводят к дефициту витамина К. Всасыванию этого соединения препятствуют также препараты, снижающие уровень холестерина, и антикоагулянты.
К счастью, за витамином К далеко ходить не надо. Больше всего его содержится в зеленых растениях: шпинате, брокколи, капусте, салате и брюссельской капусте.Чтобы восполнить его недостатки, также рекомендуется использовать соответствующие добавки.
Свертывание крови может быть опасным
Парадоксально, но свертывание крови может быть вредным для здоровья. В случае простого пореза бояться не нужно. Свертывание, с другой стороны, может иметь побочные эффекты при работе с внутренними «порезами».
Это может быть при скоплении атеросклеротических бляшек в сосудах. Если она порвется, организм считает это раной, а потому начинает вырабатывать тромбоксан – который ускоряет слипание тромбоцитов между собой и их прилипание к стенке сосуда.Затем образуются сгустки крови, что может привести к сердечному приступу и инсульту.
Некоторые препараты опасны для людей с нарушением свертываемости крови
Думаю, у каждого из нас в домашней аптечке есть препараты с ацетилсалициловой кислотой. Используем их чаще всего при простудных заболеваниях. Однако у них есть еще одно применение – они останавливают выработку организмом тромбоксана, как уже говорилось, основного инициатора слипания тромбоцитов. Однако будьте осторожны. Вывод о том, что систематический прием ацетилсалициловой кислоты может оказать положительное влияние на снижение частоты инфаркта или инсульта, сделан по данным исследования, проведенного в Университете Св.Джордж в Лондоне очевиден.
Никто не должен играть в доктора в одиночку. Следует помнить, что у людей с нарушением свертываемости крови и принимающих антикоагулянты ацетилсалициловая кислота дополнительно увеличивает склонность к кровотечениям. Интересно, что на кухне тоже лучше остерегаться некоторых продуктов, свойства которых способствуют разжижению крови. Конечно, речь идет о их большом количестве, но с имбирем, чесноком, куркумой, корицей или кайенским перцем лучше быть осторожными.Тем более, что эффекты взаимодействия разжижающих кровь препаратов с этими компонентами питания могут быть разными и не всегда известны.
Говорят, что здоровый образ жизни защищает нас от болезней. Конечно, но не на глазах у всех. Так бывает с нарушением свертываемости крови. Последствия осложнений от этого недуга могут быть очень серьезными. Поэтому будем наблюдать за своим организмом и, прежде всего, помнить, что профилактические осмотры могут в этом случае спасти жизнь.
.Продукты крови - описания - Почетное донорство крови и гемотерапия
Цельная кровь
Единица (ЕД) цельной крови имеет объем примерно 500 мл и содержит примерно 450 мл крови и 63 мл консервирующей жидкости. Ее гематокрит (Ht) колеблется от 0,36 до 0,44 (36-44%). Хранить его необходимо в холодильнике при температуре от 2°С до 6°С. Срок годности проб цельной крови CPDA составляет 35 дней.
Показания для цельной крови
Должен применяться только в следующих ситуациях:
- массивное кровотечение с потерей более 25% объема циркулирующей крови;
- заместительное переливание крови новорожденным; в таких случаях рекомендуется переливать кровь, хранящуюся не более 5 дней, в связи с более высокой концентрацией калия в плазме крови, хранящейся более 6 дней.
Противопоказания
- Цельная кровь не должна использоваться у пациентов с анемией, которым необходимо только увеличить кислородную емкость;
- Не следует переливать цельную кровь, если достаточно использовать такие вещества, как: кристаллоиды, альбумин, гидроксиэтилкрахмал (ГЭК) или декстран;
- Цельная кровь не должна использоваться для коррекции уровня факторов свертывания или тромбоцитов и лейкоцитов.
Примечание: Переливайте кровь, совместимую с антигенами системы AB0 и антигеном D (система Rh), после проведения тестов на совместимость. Существует риск передачи вирусных заболеваний, связанных с переливанием крови.
Дозировка и метод переливания
- Взрослые: одна доза цельной крови должна повышать Hb примерно на 10 г/л (1 г/дл) и Ht на 0,03–0,04 (3–4%).
- Детям: инфузия 8 мл/кг массы тела повышает уровень Hb примерно на 10 г/л (1 г/дл).Цельную кровь следует переливать с использованием стандартного трансфузионного набора. Скорость шунтирования зависит от клинического состояния реципиента. Однако время переливания 1 ЕД не должно превышать 4 ч.
Концентрат эритроцитов (RBC)
Концентрат эритроцитов получают из 1 единицы цельной крови путем удаления из нее 200-300 мл плазмы. Хранить его необходимо в холодильнике при температуре от 2°С до 6°С. На хранящиеся эритроциты воздействует CPDA, они имеют Ht от 0,65 до 0,75 (65-75%) и срок годности 35 дней.Эритроциты, хранящиеся в жидкости CPD с добавлением дополнительных растворов, таких как Adsol, SAGM, Nutricel, имеют Ht 0,50-0,70 (50-70%) и их срок годности составляет 42 дня.
Показания к переливанию эритроцитов
- Лечение анемии у пациентов с нормоволемией, которым требуется только увеличение кислородной емкости и увеличение количества эритроцитов.
- Эритроцитарная масса может использоваться для заместительных трансфузий у новорожденных (хранится не более 5 дней).
Противопоказания
- Эритроциты не следует использовать у пациентов с анемией, получающих достаточное лечение препаратами железа, витамином В и фолиевой кислотой. У больных анемией при тяжелых хронических заболеваниях почек вместо трансфузий можно использовать препараты эритропоэтина.
Примечание:
Переливание эритроцитов, совместимых с антигенами системы AB0 и антигеном D (система Rh), после тестов на совместимость.Переливание эритроцитов связано с риском передачи вирусных заболеваний.
Дозировка и метод переливания
Эритроциты должны быть перелиты через стандартный набор для переливания в течение 4 часов. Переливание 1 единицы эритроцитов происходит через 24 часа. такое же повышение уровней Hb и Ht, как при переливании 1 единицы цельной крови.
Концентрат отмытых эритроцитов
Этот препарат содержит эритроциты, промытые стерильным физиологическим раствором хлорида натрия.После промывки эти клетки также суспендируют в 0,9% Nad, так что Ht составляет 0,65-0,75 (65-75%). Целью промывания является в первую очередь удаление белков плазмы. Эритроциты можно промывать в любой день срока годности. Концентрат промытых эритроцитов должен быть введен в течение 8 часов после его приготовления. Если его необходимо хранить в течение этого времени, его следует хранить только в холодильнике при температуре от 2°C до 6°C. KKCz, промытый в закрытой системе, с использованием специальных сварочных аппаратов, может храниться до 24 часов.
Показания к переливанию отмытых эритроцитов
У больных с рецидивирующими или тяжелыми аллергическими осложнениями после переливания эритроцитов или цельной крови, особенно у реципиентов с антителами против IgA и IgE.
Примечание:
Концентраты отмытых эритроцитов содержат примерно 5 x 108 лейкоцитов на единицу, поэтому их использование не препятствует аллоиммунизации.
Примечание:
После тестов на совместимость необходимо провести инфузию эритроцитов, промытых антигенами системы AB0 и антигеном D (система Rh).Риск передачи вирусных заболеваний связан с переливанием отмытых эритроцитов.
Дозировка и способ переливания
Препарат необходимо переливать через стандартный набор для переливания. Введение 1 ЕД этого концентрата вызывает меньшее повышение уровней Hb и Ht, чем введение 1 ЕД эритроцитов, поскольку часть эритроцитов разрушается при промывании.
Деглицеролизованные эритроциты
Эритроцитымогут храниться при низких температурах (от -80°C до -196°C) до 10 лет при использовании глицерина в качестве средства защиты крови.Перед использованием такие эритроциты размораживают и промывают 0,9% раствором NaCl для ополаскивания глицерином, а затем суспендируют в физиологическом растворе Nad (Ht 0,50-0,65). Приготовленный таким образом препарат следует как можно скорее влить больному. Однако при необходимости хранения препарата препарат следует хранить при температуре от 2°С до 6°С не более 8 часов.
Показания к переливанию деглицеролизованных эритроцитов
- Необходимость переливания эритроцитов человеку (реципиенту) с антителами к антигенам с высокой частотой в популяции.
- Аутологичные трансфузии
Примечание:
Перелейте антигены ABO и антигены D (система Rh) совместимые деглицеролизованные эритроциты после проверки на соответствие. При их переливании существует риск передачи вирусных заболеваний.
Дозировка и метод переливания
Деглицеролизованные эритроциты следует вводить с помощью стандартного трансфузионного набора. Из-за потерь при подготовке реципиентам могут потребоваться дополнительные переливания для получения желаемого повышения гемоглобина и гематокрита.
Концентрат эритроцитов, обедненный лейкоцитами
Получают путем фильтрации эритроцитов через специальные фильтры, удаляющие более 99%
лейкоцитов. Это в первую очередь для предотвращения аллоиммунизации.
Дисплей
- У пациентов с повторными лихорадочными осложнениями после трансфузии эритроцитов.
- Профилактика у нескольких реципиентов, которым показана трансплантация костного мозга.
- Для предотвращения передачи ЦМВ-инфекции.
Примечание:
- Решение о профилактическом использовании эритроцитов с обедненными лейкоцитами должно быть принято до первой трансфузии и должно касаться как эритроцитов, так и тромбоцитов.
- Необходимо провести инфузию лейкоцитарно-дефицитных антигенов АВО и D-антигена эритроцитов (Rh-система) после тестов на совместимость.Риск передачи вирусных заболеваний связан с переливанием лейкоцитарно-дефицитных эритроцитов.
Дозировка и способ переливания
При использовании лейкоцитарных фильтров на койке вводить препарат согласно инструкции, прилагаемой к фильтру. Если лейкоциты были удалены в учреждении крови, это учреждение будет определять срок годности и метод хранения.
Концентрат тромбоцитов (ККП), полученный общепринятым методом
ККП получено с 1 ед.цельная кровь общепринятым методом, т. е. путем центрифугирования крови, а затем плазмы, должна содержать не менее 0,60 х 10–11 тромбоцитов в 50 мл плазмы. Тромбоцитарные клетки можно хранить при перемешивании (с помощью специальных мешалок) при температуре от 22°С до 24°С в течение 72 часов. в стандартных контейнерах и на 5 суток в т.н. дышащие контейнеры.
Показание для шунтирования ККП
- Тромбоцитопения, вызванная недостаточной продукцией тромбоцитов (вызванная основным заболеванием или приемом миелотоксических препаратов).
- Разведения при тромбоцитопении (обычно после переливания 15-20 единиц эритроцитов).
- Тромбоцитопения вследствие повышенного разрушения тромбоцитов (только при угрожающих жизни состояниях).
- Нарушения функции тромбоцитов.
Примечание:
Показанием к применению КПК является состояние пациента, а не число тромбоцитов. ККП можно применять профилактически у больных с гипоплазией костного мозга, вызванной химиотерапией, опухолевой инфильтрацией или у больных с аплазией, с числом тромбоцитов ниже 10 х 10 в пот.9 / л. Это предельное значение можно безопасно снизить.
Противопоказания
- Профилактическое применение при массивных кровотечениях или операциях с экстракорпоральным кровообращением.
- Неэффективно применение СЛР при быстром разрушении тромбоцитов в кровотоке реципиента при проведении
ИТП, ДВС-синдрома и у больных с сепсисом или гиперспленизмом (у этих больных трансфузии можно проводить только в случаях массивных угрожающих жизни кровотечение).
Примечание: Риск передачи вирусных заболеваний связан с переливанием обычного ККП.
Дозировка и способ переливания
Взрослому пациенту обычно следует получить 6-8 ЕД концентрата, который обычно получают в учреждении крови путем переливания разовых концентратов от 6-8 доноров в одну емкость. Детям по 1 ЕД на 10 кг массы тела. ККП, приготовленная из 1 единицы крови, должна повышать количество тромбоцитов на 5-10 х 109/л у больного площадью 1,8 м2 при отсутствии симптомов инфекции с лихорадкой, кровотечением, ДВС-синдромом, гиперспленизмом или аутоиммунитетом. .AB0-совместимые тромбоциты следует переливать. Несовместимость антигена Rh D не влияет на время выживания тромбоцитов, но присутствие эритроцитов может привести к аллоиммунитету у резус-отрицательных реципиентов, получающих резус-положительных доноров. Поэтому таких переливаний следует избегать, особенно у женщин в пременопаузе.
KKP следует перевести как можно скорее после доставки в больничную палату. Во избежание аллоиммунизации можно использовать стандартные наборы для переливания крови или специальные фильтры для удержания лейкоцитов.
Концентрат тромбоцитов, полученный аферезом с использованием сепаратора
Аферезные тромбоциты были получены от одного донора, перенесшего тромбаферез. Такой концентрат должен содержать не менее 3,0 х 10 на горшок. 11 тарелок (это соответствует 5 ЕД обычного препарата). Срок годности и способ хранения определяются учреждением крови, приготовившим препарат.
Показания
Пациенты с тромбоцитопенией, нуждающиеся в хроническом лечении KKP, или те, у кого выработались антитела против антигенов гистосовместимости HLA или антигенов тромбоцитов HPA.
Противопоказания
См. обычный ККП.
Примечание: Переливание афереза ККП связано с риском передачи вирусных заболеваний.
Дозировка и способ переливания
Переливание афереза ККП (совместимого с антигенами АВ0) должно увеличить количество тромбоцитов с 30 до 60 х 10 до 9/л у взрослого реципиента с массой тела около 70 кг.
Тромбоциты, обедненные лейкоцитами
Получают фильтрацией или центрифугированием (удаление > 99% лейкоцитов) преимущественно для предотвращения аллоиммунизации. Срок годности и способ хранения определяются учреждением крови, изготовившим препарат.
Показания
КПК с истощением лейкоцитов следует использовать у пациентов, которым планируется длительное лечение препаратами крови.
Противопоказания и комментарии
См. ККП, полученные общепринятым методом.
Дозировка и метод переливания
К каждому прикроватному лейкоцитарному фильтру прилагается инструкция, которой необходимо строго следовать. Переливание ЦП через фильтры у постели больного больше не требует использования стандартных фильтров крови.
Концентраты гранулоцитов
Получены методом лейкофереза от одного донора. Каждый состав должен содержать более 1,0 х 10 л. 10 мкл гранулоцитов, различное количество лимфоцитов, тромбоцитов и эритроцитов в 200-400 мл плазмы.Их следует раскатать как можно скорее после их приготовления. При необходимости их можно хранить при температуре от 22°С до 24°С, но их необходимо переливать в течение 24 часов после приготовления (как можно скорее после поступления в больничную палату).
Показания к переливанию концентратов гранулоцитов
Они крайне ограничены, и решение об их переливании должно быть согласовано со специалистом по переливанию крови.
- Вливание гранулоцитарного концентрата следует рассматривать в случаях нейтропении менее 0,5 х 10 до пота.9/л и:
- лихорадка при бактериальном сепсисе, преимущественно грам(-), персистирующая в течение 24-48 часов, не отвечающая на лечение соответствующими антибиотиками или инфекция, резистентная к антибактериальной терапии и доступным методам лечения;
- гипоплазия лейкоцитарного ростка костного мозга.
- Концентраты гранулоцитов следует вводить только тем пациентам, у которых есть вероятность регенерации костного мозга. Они могут быть эффективны у новорожденных с сепсисом и у больных с нарушением функции гранулоцитов.
Противопоказания
Используются препараты, совместимые с антигенами АВ0 и антигеном D (система Rh). Гранулоцитарные концентраты не следует применять с профилактической целью.
Примечание:
Риск аллоиммунизации и передачи вирусных заболеваний связан с переливанием гранулоцитов.
Дозировка и метод переливания
Гранулоцитарные концентраты содержат значительное количество эритроцитов, поэтому перед переливанием следует проверить совместимость сыворотки реципиента с эритроцитами донора.Лечение следует продолжать еще не менее 4 дней. Следует использовать стандартный фильтр для переливания крови.
Свежезамороженная плазма (СЗП)
Плазма состоит в основном из воды и содержит 7% белков, 2% углеводов и липидов. СЗП представляет собой замороженную не позднее 6 часов с момента забора плазму, содержащую все факторы свертывания, в том числе лабильные: V и VIII. Объем типичной упаковки 170-230 мл. В СЗП факторы свертывания присутствуют в нормальных концентрациях, то есть около 1 МЕ./ мл. Этот препарат можно хранить при температуре от -25°С до -30°С в течение 12 месяцев, а при температуре ниже -30°С не более двух лет.
Показания для шунтирования FFP
ограничены. Препарат можно переливать:
- кровоточащие больные с одновременным дефицитом многих факторов свертывания крови при заболеваниях печени, больные с ДВС-синдромом и нарушениями свертывания крови, вызванными массивными переливаниями крови или других жидкостей;
- больные с врожденным дефицитом факторов свертывания крови, для которых нет подходящих концентратов этих факторов;
- для немедленной отмены действия пероральных антикоагулянтов;
* пациентов с тромбоцитопенической пурпурой (ТТП).
Противопоказания
- СЗП нельзя использовать для компенсации объема циркулирующей крови, поскольку можно использовать более безопасные препараты, такие как альбумин, коллоиды и кристаллоиды.
- СЗП не следует применять у пациентов с коагулопатией, успешно леченных витамином К, криопреципитатом или изолированными препаратами фактора свертывания крови.
- СЗП не следует использовать в качестве источника белка у пациентов с истощением.
Примечание:
Существует риск передачи вирусных заболеваний, связанных с переливанием СЗП.
Дозировка и метод переливания
Следует использовать СЗП, соответствующие системе ABO. Препарат размораживают на водяной бане при температуре от 30°С до 37°С и сразу после размораживания процеживают.
Криопреципитат
Это концентрированный препарат некоторых белков плазмы, таких как фактор VIII, комплекс фактора VIII: vWF (фактор фон Виллебранда), фибриноген, фактор XIII и фибронктин.Криопреципитат, приготовленный из 1 ЕД СЗП, содержит в среднем 80-120 ЕД прокоагулянтной активности фактора VIII, около 250 мг фибриногена, около 20-30% исходного уровня фактора XIII, 40-60% исходного уровня фактора фон Виллебранда. Криопреципитат допускается хранить (с момента забора крови или плазмы) при температуре от -25°С до -30°С в течение 12 месяцев и при температуре ниже -30°С до двух лет. Объем I примерно 20 мл.
Показания к переливанию криопреципитата
- Пациенты с гемофилией А, болезнью фон Виллебранда, врожденным или приобретенным дефицитом фибриногена, дефицитом фактора XIII.
- Больные с повышенным потреблением фибриногена, например при ДВС-синдроме.
Противопоказания
Недостаточность факторов свертывания крови, кроме упомянутых выше.
Примечание:
Переливание криопреципитата сопряжено с риском передачи вирусных заболеваний.
Дозировка и метод переливания
По возможности следует использовать AB0-совместимый криопреципитат. Перед переливанием предметное стекло размораживают на водяной бане при температуре от 30°С до 37°С и сразу же переливают с использованием стандартного фильтра.
Дозировка: см. концентрат фактора VIII.
Концентрат фактора VIII
Концентрат фактора VIII (антигемофильный фактор или VIII:С) получают различными методами, например, фракционированием пула СЗП и методами генной инженерии. Фактор VIII, полученный из плазмы человека, инактивируют вирус с помощью физических и химических методов. Период полураспада фактора VIII в кровотоке реципиента составляет 12 часов.
Примечание:
Следует подчеркнуть, что ни один из методов инактивации вируса полностью не устраняет риск заражения.
Показания
Этот концентрат используется у пациентов с гемофилией А с тяжелым или умеренным дефицитом фактора VIII.
Противопоказания
Концентрат фактора VIII не следует использовать при лечении болезни фон Виллебранда.
Дозировка и способ переливания
Прокоагуляционная активность фактора VIII (VIII:C) указана на упаковке (в международных единицах - МЕ). VIII (МЕ) = PV (мл) x (A - B) / 100
, где:
A - ожидаемый уровень фактора VIII
B - текущий уровень фактора VIII
PV = B V (мл) x (1 - Ht) или PV = масса тела (кг) x 40 мл
где:
PV - объем плазмы
BV - объем циркулирующей крови
BV = масса тела (кг) x 70 мл
Лиофилизированный концентрат фактора VIII асептически растворяют и пропускают через стандартный фильтр или через фильтрующую иглу, предоставленную производителем в упаковке.Препарат следует вводить как можно скорее после его растворения. Период активности после сохранения растворения зависит от типа препарата.
Концентрат фактора IX
Препараты фактора EX получают фракционированием плазмы или методами генной инженерии. Доступны два типа препаратов: комплекс фактора DC, ранее известный как протромбиновый комплекс (содержит факторы IX, H, VII, X и другие белки) и высокоочищенный концентрат фактора IX (содержит следовые количества факторов II, VII, X).Период полувыведения в крови больных составляет 24-32 часа.
Примечание:
Концентрат фактора IX, полученный из плазмы человека, подвергается вирусной инактивации. Однако ни один метод инактивации полностью не устраняет риск передачи вирусных заболеваний.
Дисплей
- Концентрат фактора IX используется у пациентов с гемофилией B.
- Комплекс фактора IX также вводят пациентам с дефицитом фактора VII или X.
Дозировка и способ переливания
см. фактор VIII.
Альбумин
Препарат содержит 96 % альбумина, 4 % глобулина и другие белки. 5% раствор является осмотическим и онкотическим по отношению к плазме, а 20% и 25% растворы более концентрированные. Раствор альбумина нагревается в процессе фракционирования и не должен передавать вирусные заболевания. Препарат следует хранить либо в холодильнике при температуре от 4°С до 6°С, либо при комнатной температуре (в зависимости от рекомендаций производителя).
Показания
Состояния гиповолемии и гипотиреоза, в частности гиповолемический шок (геморрагический или септический), процедуры плазмообмена (лечебный плазмаферез), гипоальбуминемия при неизлечимой печеночной недостаточности, не поддающейся фармакологическому лечению, ожоги.
Дозировка и метод переливания
Для переливания раствора альбумина не требуется использование фильтра. Дозу следует рассчитывать для достижения уровня общего белка плазмы > 52 г/л (5,2 г/дл).
Примечание:
Использование 100 мл 5% раствора альбумина у взрослых в определенных ситуациях не оправдано.
Иммуноглобулин
Препарат получают путем фракционирования пула человеческой плазмы от нескольких доноров. Внутримышечные (ВМИГ) препараты содержат кроме IgG также IgM и IgA и применяются с профилактической целью.
Препараты для внутривенного введения (ВВИГ) содержат более 90 % IgG и менее 3 % альбумина. Напротив, IgM и IgA являются следовыми количествами.Период полувыведения большинства препаратов иммуноглобулинов в кровотоке реципиента составляет 18-32 дня.
Примечание: Риск передачи вирусных заболеваний очень мал.
Показания к применению препаратов иммуноглобулина для внутривенного введения
* Профилактика и лечение инфекций у больных с синдромами первичного иммунодефицита.
* Профилактика и лечение инфекций у больных с вторичными синдромами иммунодефицита (хронический лимфолейкоз, СПИД, реципиенты костного мозга, пациенты, получающие иммуносупрессивную терапию и др.)).
* Профилактика - профилактика инфекций у недоношенных детей и новорожденных с низкой массой тела при рождении.
* Лечение тяжелых бактериальных (сепсис) и вирусных инфекций,
* Лечение ИТП и других иммуноопосредованных заболеваний
(аутоиммунная гемолитическая анемия, аутоиммунная кутропения, посттрансфузионная тромбоцитопеническая пурпура, неонатальная тромбоцитопения, синдром Гийена-миастении),
* Индукция иммунной толерантности у больных гемофилией А циркулирующими антикоагулянтами и у больных с приобретенным ингибитором фактора VIII при других заболеваниях.
Дозировка
Дозировка препарата зависит от клинического диагноза, возраста пациента и типа используемого препарата. Введение препарата не требует использования фильтра.
Количество, способ хранения и срок годности препарата указываются производителем на упаковке. Доступны упаковки, содержащие 1 г, 3 г и 6 г препарата.
Стол со всеми видами препаратов крови
.














